Menschen, die durch eine erfolgreiche Organtransplantation gerettet wurden, sind von tiefer Dankbarkeit erfüllt – gegenüber dem unbekannten Spender, den Ärzten, ihrer Familie und dem Schicksal.
Es ist Samstag, zehn Uhr am Vormittag. Die Konzentration der zwei Chirurgen im OP-Saal Nummer 2 auf Ebene 9 im Wiener Allgemeinen Krankenhaus ist spürbar. Mit ruhiger Hand greift der Hauptoperateur in den offenen Brustkorb seiner Patientin. Seit mehreren Stunden leistet er – Stirnlampe um den Kopf, Lupen auf der Brille – Präzisionsarbeit. Ein Kollege steht ihm dicht zur Seite und hilft mit einer langen Pinzette, wenn es nötig ist. Jeder kennt den jeweils nächsten Schritt, weiß, wie Bronchien, Arterien und Venen des Spender-Lungenflügels mit den Gefäßen der Empfängerin zügig zu verbinden sind. Die Ruhe, die dabei herrscht, ist ein gutes Zeichen. Komplikationen gibt es bei dieser Transplantation heute nicht.
Das Schicksal jenes Menschen, der trotz völlig gesunder Organe aus dem Leben gerissen wurde, muss an diesem Ort ausgeblendet bleiben. Hier und jetzt geht es nicht um den Tod, nicht um Trauer. Es geht um die zweite Seite der Medaille: dass eine andere Person durch die Organspende des Verstorbenen, von dessen Leben und Schicksal sie nie etwas erfahren wird, überhaupt erst die Möglichkeit bekommt, weiterzuleben.
Wache Augen der ChirurgInnen
Die Männer und Frauen des achtköpfigen Operationsteams wirken aufeinander eingespielt. Wegen der Gesichtsmasken sieht man bloß ihre wachen Augen. Worte fallen nur, wenn sie nötig sind. Eine OP-Schwester reicht die geforderte Klemme auf halber Armlänge dem Chirurgen hin. Sie hat Dutzende Instrumente auf einem langen Tisch neben sich liegen. Alles ist abgezählt, jeder Tupfer, jedes Tuch, Gebrauchtes wird notiert. Die Anästhesistin überwacht den Tiefschlaf der 50-Jährigen, deren seitlich ausgestreckte Arme mit Hightech-Monitoren verkabelt sind. Während des Eingriffs wird ihr Blut außerhalb des Körpers über eine Art Herz-Lungen-Maschine mit Sauerstoff angereichert. Kanülen, Schläuche – die Frau spürt nichts von all dem, was in ihr und mit ihr geschieht. Ein leises Surren der Geräte erfüllt den klimatisierten Raum.
„Stündlich dem Herrgott gedankt“
So sachlich und klar die Abläufe während der Operation sein müssen, so menschlich berührend und fordernd ist das Geschehen für Betroffene davor. Elfriede Schmid, 64, weiß genau, was eine zweite Lebenschance durch Transplantation für eine Schwerkranke bedeutet. Am 15. Februar, lag sie auf dem Operationstisch. Davor und danach habe sie „stündlich dem Herrgott gedankt, dass ich Österreicherin bin und hier bestens versorgt werde“. Innerhalb weniger Monate hatte sich ihr gesundheitlicher Zustand derart verschlechtert, dass sie kaum mehr aufstehen konnte.
Zwölf Jahre davor war bei ihr eine Lungenfibrose diagnostiziert worden. Für die Hauptschullehrerin war das „ein wirklich großer Schock“. Denn bereits damals meinten die ÄrztInnen, dass eine Transplantation notwendig werden könnte. Das war ein unvorstellbarer Gedanke für die engagierte, belesene und lebensfrohe Mutter zweier erwachsener Kinder, die gerne mit ihrem Mann verreiste.
Die zunehmende Atemnot beim Stiegensteigen hielt sie eigentlich für Begleiterscheinungen der Wechseljahre, dachte höchstens noch an leichte Herzprobleme. Die Beschwerden nahmen aber zu, und Schmid begann im wahrsten Sinne des Wortes ihren schweren Rucksack zu tragen: Beim Einkaufen, wenn sie eine Freundin besuchte oder ins Museum ging – immer hatte sie eine Sauerstoffflasche dabei. Zu Hause wurden drei Sauerstoffstationen installiert, mit denen sie durch lange Schläuche rund um die Uhr verbunden war. Nur dann konnte sie Atem holen.
Lebensziele verwirklicht
Ausatmen. Und wieder einatmen. „Wer stirbt schon gerne?“ In der ersten Zeit nach der Diagnose, als Elfriede Schmid traurig und verzweifelt war, haben sich hartnäckige FreundInnen nicht abwimmeln lassen. „Das hat mich aus meinem Tief herausgeholt.“ Ihr Ehemann, die Tochter und der Sohn hätten sie immer voll unterstützt. „Ich habe nie gehadert, weil ich alles verwirklichen konnte, was ich mir als Kind und junge Frau gewünscht habe: eine Familie, Freunde, einen Beruf, der mir viel Spaß machte, ein schönes Haus.“ Statt sich verbittert zurückzuziehen, hat Schmid beschlossen, bewusst im Hier und Jetzt zu leben, und dabei gemerkt, dass ihr trotz aller Einschränkungen viele Tätigkeiten möglich sind, etwa Handarbeiten und Lesen.
Das neue Organ
Im Operationssaal Nummer 2 wechselt der Chirurg auf die linke Körperseite seiner Patientin und beginnt damit, den zweiten kranken Lungenflügel herauszulösen. Das Organ ist fleckig, knotig, voller Blasen. Es wird in einem weißen Behälter abgedeckt zur Seite gestellt. Eine OP-Schwester öffnet die blaue Kühlbox, in der in einem Plastiksack und auf Eis der zweite gesunde Lungenflügel liegt, auf den die Empfängerin noch wartet. Die feinen Gefäße sind noch jung und sehr verletzlich. Weder Rauch noch Staub haben dieser Lunge einen Schaden zugefügt. „Wunderschön“, sagt jemand im Raum.
Am Vorabend meldete die europäische Registrier- und Koordinationsstelle Eurotransplant dem AKH ein passendes Organ. Die dafür auf der Warteliste stehende Patientin wurde umgehend über Hunderte Kilometer ins AKH geholt. Zeitgleich, gegen Mitternacht, machte sich ein OP-Team per Jet auf den Weg nach Deutschland, wo es dem Verstorbenen noch in derselben Nacht das Organ entnahm. Die Maschinen laufen nach dem Hirntod weiter, damit der Kreislauf künstlich aufrechterhalten wird. Sonst wären alle Organe für eine Transplantation verloren. Er oder sie hat diese lebensrettende Hilfe für einen anderen ausdrücklich gewollt. In Deutschland ist die Zustimmung zu einer Explantation in Form eines Spenderausweises nötig. In Österreich kommt jeder und jede als Spender beziehungsweise Spenderin infrage.
Den Eingriff wagen
In den Monaten vor ihrer Operation hatte sich der Zustand von Elfriede Schmid rapide verschlechtert. Sie musste den schweren Eingriff wagen. Die Oberösterreicherin ließ sich auf die Warteliste setzen, medizinisch war das dringend nötig. Knapp zwei Monate später hatte sie den Eingriff überstanden. „Die Wartezeit ist sehr belastend“, weiß Beate Smeritschnig, die den psychosozialen Bereich am Lungentransplantationszentrum des AKH aufgebaut hat. „Geht es einem gerade gut, überlegt man, ob die OP die richtige Entscheidung ist. Geht es einem schlecht, will man die neue Lunge sofort.“ Die Psychologin ist vom ersten medizinischen „Vorstellungstermin“ an ein Fixstern für die PatientInnen.
Besonders herausfordernd sei die Zeit auf der Intensivstation. Bei manchen komme es nach der langen Narkose und durch die Schmerzmittel zu einer Art Kurzschluss im Gehirn, der vorübergehend hochemotionales und verwirrtes Verhalten, Halluzinationen und Albträume verursachen kann.
„Die Wartezeit ist sehr belastend“
Auf der Bettenstation gehe es dann zwei, drei Wochen lang darum, eine neue Identität als Transplantierter oder Transplantierte zu erlangen, Regeln zu lernen, von denen es abhängt, ob man weiterlebt. Das zeuge auch von gebotenem Respekt. „Man muss nicht jeden Tag in der Früh aufstehen und dankbar sein. Aber man muss sehr gut auf diese große menschliche Spende aufpassen und darf nichts tun, was der Lunge schadet.“
Nach der Organspende: vorsichtig bleiben
Elfriede Schmid hält sich streng an alle Vorschriften, die Smeritschnig ihr erklärt hat. Zum Beispiel darf sie nicht mit Erde in Berührung kommen, soll nicht unnötig die Hände anderer Leute schütteln und stets ein Desinfektionsmittel in der Tasche haben. Am wichtigsten seien die Medikamente, die Schmid genau dosiert und pünktlich einnimmt. Sie drosseln das Immunsystem, damit die Lunge nicht abgestoßen wird.
Alle paar Wochen steigt die 64-Jährige um halb fünf Uhr in der Früh im Mühlviertel in den Krankentransporter, damit sie sich um sieben im AKH anstellen kann. Die lebenswichtigen Kontrolluntersuchungen dauern oft bis in den Nachmittag hinein. Diesen Aufwand nimmt die pensionierte Lehrerin nach all dem, was sie hinter sich hat, gern in Kauf. Zwischen Blutabnahme, Lungenfunktionstest, Röntgen und Bronchoskopie liest sie Bücher oder Zeitschriften.
Schmid rückt ihren Mundschutz zurecht, den sie in den ersten Monaten seit der Transplantation verwendet, wenn sie unter Leuten ist. Er soll sie vor Infektionen schützen, die sie selber nicht mehr bekämpfen kann. „Ich als Person habe mich nicht verändert“, sagt sie. Während sie früher viel geplant habe, genieße sie jetzt mehr den Moment. „Ich freue mich immer so über mein Frühstück, weil ich aufstehen und mir selber etwas holen kann.“ Heuer noch will sie auf der Hochzeit ihres Sohnes tanzen und mit der Tochter vielleicht verreisen. Jeden Tag bete sie für „ihren“ Spender, der ihr diese zweite Lebenschance ermöglicht hat.
Ein Akt der Liebe
Die heutige Wissenschaft sagt, dass durch den Hirntod alles Leben zu Ende ist. Glaubensgemeinschaften vertreten unterschiedliche – in sich nicht immer einheitliche – Meinungen dazu. Die katholische Kirche hat sich eindeutig positioniert: „Organspende ist die höchste Form der Liebe“, zitiert Berthold Heigl, der Altabt des Stiftes Seitenstetten, den heiliggesprochenen Papst Johannes Paul II., sie verdiene „besondere Wertschätzung“.
Heigl hat im April 2014 im AKH selber ein Spenderherz erhalten und sich mit allen dazugehörigen religiösen und ethischen Fragen befasst. Wenn er auf dem Weg zum Chorgebet an der Herz-Jesu-Statue vorbeikommt, dankt er täglich für sein Herz. Den unbekannten Spender nennt er „meinen Herzbruder“. Eine Organspende ist laut Altabt Berthold „ein Zeugnis von Nächstenliebe, die über den Tod hinauszublicken weiß, damit immer das Leben siegt“.
Im OP-Saal Nummer 2 auf Ebene 9 im AKH schließt der Chirurg den Brustkorb seiner Patientin. Derweil füllt die OP-Schwester im Sterilgutlager nebenan einen großen Metallkoffer mit chirurgischen Instrumenten auf. Alles muss bereitstehen, wenn Eurotransplant vielleicht schon in wenigen Stunden das nächste Mal anruft. „Wir haben einen Lebensfaden. Wenn er reißt, ist es vorbei“, sagt Elfriede Schmid. Sie ist sich der Endlichkeit bewusst. Manchmal rettet aber genau diese einem anderen das Leben.
Wie ist Zentrum der Transplantationstechnik
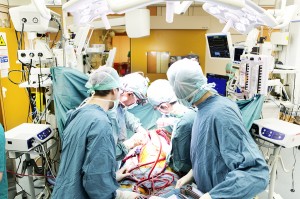
Lungentransplantation im AKH Wien. Foto: Udo Titz
Etwa 120 PatientInnen erhalten jedes Jahr an der Universitätsklinik eine Spenderlunge und damit ihre einzige Chance, weiterzuleben. Fünf Jahre nach dem Eingriff liegt die Überlebensrate statistisch gesehen bei
70 Prozent. Die klinische Forschung und die Entwicklung neuer Operationstechniken sind zwei Aspekte dieser Erfolgsgeschichte, die vor 25 Jahren begann. Wesentlich ist der persönliche Einsatz an der Abteilung für Thoraxchirurgie, deren Leiter und treibende Kraft Walter Klepetko ist. Österreichweit verpflanzte er die erste Lunge, genau in jener Novembernacht 1989, als in Berlin die Mauer fiel. Irgendwann kam ihm dann die Idee, über die regionale Versorgung hinaus ein internationales Programm aufzubauen. Die Universitätsklinik hat derzeit Vereinbarungen mit neun südosteuropäischen Ländern. So werden PatientInnen aus Ungarn, Kroatien und Griechenland von Spitzenchirurgen in Wien operiert. Spenderlungen aus den Partnerländern stehen dafür österreichischen PatientInnen zur Verfügung.
Eine Lungentransplantation gilt heute als etabliertes Behandlungsverfahren. Sie kann Menschen retten, die sonst etwa an Mukoviszidose, Lungenhochdruck oder einer chronisch obstruktiven Lungenerkrankung (COPD) sterben würden.
Eine Hürde sieht Klepetko im europäischen Arbeitszeitgesetz, das eine 48-Stunden-Woche für ÄrztInnen vorschreibt. „Wie wollen Sie in diesem limitierten Zeitrahmen Spitzenchirurgen ausbilden, die Spitzenwissenschaft leisten und Spitzenlehre betreiben?“, fragt er. Außerdem leide die Kontinuität in der Betreuung von PatientInnen.
An Klepetkos Thoraxabteilung werden wöchentlich „nach bestem Wissen und Gewissen“ die dringendsten Fälle festgelegt. Dass er mit seinem Team weltweit in der „Champions League“ spielt, sei fachlich befriedigend. Was man damit erreicht, werde aber vor allem menschlich sehr vergolten. „Ich bin meinem Schicksal dankbar, dass mich der Wind in diese Richtung geblasen hat.“
"Mit 19 die erste Lebertransplantation"

Foto: Luiza Puiu
Die dunklen, dezent geschminkten Augen der 22-jährigen Wienerin strahlen vor Glück, wie es sich für eine frischgebackene Ehefrau gehört. Vor einigen Wochen hat Özlem Bayram geheiratet. Diese positive Entscheidung gibt Özlem Kraft und Zuversicht. Beides kann sie gut brauchen. Die junge Frau wurde bereits zweimal transplantiert.
Im Alter von 13 Jahren wurde bei dem fröhlichen Mädchen eine schwere Stoffwechselerkrankung der Leber diagnostiziert. Özlem fühlte sich dauernd müde, ihre Beine schwollen an, sie konnte nichts mehr essen, nicht einmal einen Stift halten. „Die anderen haben bemerkt, dass ich ganz gelb werde. Mir wäre das gar nicht aufgefallen“, erinnert sie sich. Die Leber ist ein geduldiges Organ. Sie kann sich rasch regenerieren, aber verursacht bei Krankheit erst dann Symptome, wenn es fast zu spät ist. Statt zur Aufnahmeprüfung für eine weiterführende Schule zu fahren, musste Özlem ins Spital.
Özlem und Yalcin (25) waren damals bereits befreundet. „Er kennt alle meine Geheimnisse“, sagt Özlem. Diese Vertrautheit half den beiden, die Jahre der gesundheitlichen Krisen zu überstehen. Mit 19 wurde Özlem das erste Mal eine Spenderleber transplantiert. „Ich dachte: ,Entweder beginnt jetzt etwas Neues, oder es ist aus.‘“ Zuerst sah alles gut aus. Fünf Monate später wurde das Organ jedoch von ihrem Körper abgestoßen. Özlem konnte dem Tod nur durch eine neuerliche Transplantation entrinnen. Doch diesmal gab es schwere Komplikationen, sie war vier Monate im Krankenhaus, hatte weitere OPs, Wasser in der Lunge, Todesangst, „grausliche Schmerzen“. „Ich weiß nicht, wie ich das alles ausgehalten habe“, sagt Özlem. „Doch ich lebe.“ Für die gläubige Muslima ist eine Organspende „das schönste Geschenk, das jemand nach dem Tod hinterlassen kann“.
Glossar
Die Diagnose „Hirntod“ bedeutet den unwiderruflichen Ausfall aller Gehirnfunktionen und wird als irreversibles Todeszeichen angesehen; geregelt ist das in den „Empfehlungen zur Durchführung der Hirntoddiagnostik bei einer geplanten Organentnahme“ gemäß Beschluss des Obersten Sanitätsrates vom 16. November 2013.
+++
ÖBIG-Transplant dokumentiert und koordiniert das österreichische Transplantationsgeschehen und führt das Widerspruchsregister.
www.goeg.at
+++
Im Vorjahr wurden in Österreich bei 207 Verstorbenen Organe entnommen. In den vier Transplantationszentren (Wien, Linz, Graz, Innsbruck) wurden 735 Organtransplantationen mit Organen verstorbener OrganspenderInnen durchgeführt.
+++
In Österreich stehen 921 Personen auf den Wartelisten für eine Organtransplantation.
+++
Transplantiert werden Herz, Lunge, Leber, Nieren, Bauchspeicheldrüse, Darm, Teile der Haut sowie Hornhaut der Augen, Herzklappen, Teile der Blutgefäße, des Knochengewebes, des Knorpelgewebes und der Sehnen.
+++
Eurotransplant (ET) wurde 1967 mit Sitz in Leiden, Niederlande, gegründet. Die Organisation kümmert sich um die Vermittlung der Organe an geeignete EmpfängerInnen im ET-Raum, wobei jene nach Dringlichkeit, Erfolgsaussicht sowie Wartezeit vergeben werden. Mitgliedsstaaten sind Belgien, Deutschland, Kroatien, die Niederlande, Luxemburg, Slowenien, Ungarn und Österreich. www.eurotransplant.org
Nicht allen fällt die Zustimmung leicht

Barbara Schleicher organisiert und begleitet seit 14 Jahren Kommunikationsseminare für ÄrztInnen und Pflegekräfte zum Thema ,,Gespräche mit den Angehörigen“. Foto: Luiza Puiu
Wann ist eine Organentnahme in Österreich erlaubt?
Barbara Schleicher: Wenn zwei Mediziner unabhängig voneinander bei einem Menschen den Hirntod festgestellt haben. Es sei denn, diese Person hat sich zu Lebzeiten ausdrücklich gegen eine Organ-, Gewebe- oder Zellentnahme ausgesprochen. Das ist schriftlich und mündlich – etwa im Kreis der Angehörigen – möglich. Am wirksamsten ist die Registrierung im Widerspruchsregister gegen die Organspende, wo vor jeder Entnahme verpflichtend abgefragt werden muss, ob der oder die Verstorbene eingetragen ist. Derzeit sind das 36.140 Personen. Gibt es keinen schriftlichen Widerspruch, wird im Gespräch mit den Angehörigen versucht, den bekannten oder mutmaßlichen Willen des Verstorbenen festzustellen.
Wie reagieren die Angehörigen?
Ich hatte die Möglichkeit, im Rahmen einer Studie mit Menschen zu reden, deren Eltern, Geschwister, Partner oder Kinder einige Zeit vorher durch eine Hirnblutung oder durch einen Unfall aus dem Leben gerissen wurden. Es war berührend, wie offen die Hinterbliebenen mir gegenüber waren und wie sie über ihre Verstorbenen sprachen.
Was wollten Sie herausfinden?
Wie sie die medizinische Behandlung und den Umgang mit dem Sterbenden erlebt haben, ob es nach dem Tod eine Organentnahme gab und welche Meinung sie dazu hatten.
Was stand bei den Befragten im Vordergrund?
Es ist der Tod, der die Menschen trifft. Nicht die Organentnahme. Die Todesmitteilung ist immer brisant und schwer vorstellbar, weil potenzielle Spender zur Erhaltung der Organe noch an der Herz-Lungen-Maschine hängen. Der Brustkorb hebt und senkt sich.
Gab es eher Zustimmung zur Entnahme?
Nicht allen ist die innere Zustimmung leichtgefallen. „Um Gottes willen, tun Sie ihm das nicht auch noch an“, war etwa eine erste Reaktion. Aber keiner der Befragten lehnte letztlich die Organspende ab. Einerseits, weil sie überzeugt waren, dass ihr Verwandter es so gewollt hätte. Andererseits, um anderen Menschen damit zu helfen. Eine Familie hat im Spital um Bedenkzeit gebeten. Die Geschwister hatten sich für eine Entnahme ausgesprochen, die Ehefrau dagegen. Sie einigten sich schließlich, meinten, wenn der Verstorbene durch ein fremdes Organ jetzt leben könnte, wären auch alle froh.
Wie wurde die Versorgung empfunden?
Die Befragten hatten das Gefühl, dass medizinisch alles getan wurde, um das Leben zu retten. Pflegekräfte wurden als besonders zugewandt gelobt, den Patienten und später den Hinterbliebenen gegenüber. Angehörige haben aber auch den Zeitdruck auf der Intensivstation gespürt. Ein großer Teil von ihnen hätte sich einen ruhigeren Ort und mehr Zeit für Arztgespräche gewünscht. Eine knappe Mitteilung oder eine falsche Bemerkung bleiben haften – ein Leben lang.
Welche Schlüsse ziehen Sie?
Mit Trauernden zu reden ist auch für das intensivmedizinische Personal belastend. Bisher haben fast 1.300 Ärzte und Pflegekräfte unsere Seminare besucht. Dabei wird etwa geübt, wie man angemessen und einfühlsam die Todesnachricht überbringen und die Frage nach der Organentnahme stellen kann. Aus Evaluierungen wissen wir, dass sich durch diese Angebote in der Gesprächsführung vieles weiter zum Positiven entwickelt.

Möchten Sie den Artikel gern in gedruckter Form noch einmal nachlesen? Dann bestellen Sie hier die Ausgabe November 2015, in der er erschienen ist.









